特定健康診査・特定保健指導とは?
40歳以上75歳未満のすべての被保険者・被扶養者を対象に「特定健康診査・特定保健指導」が実施されます。健診項目に腹囲の計測が新たに加わるなど、メタボリックシンドローム(内臓脂肪症候群)の予防と改善が大きな目的です。受診者によっては、特定健康診査の結果に基づき、必要度に応じた保健指導が行われることになります。
特定健康診査・特定保健指導の対象者
各年度(4月1日~翌年3月31日)において、40歳以上75歳未満のすべての被保険者・被扶養者の方が対象です。
ただし下記の方は対象外となります。
- ●年度途中での加入、脱退をされた方
- ●妊産婦(妊娠中および当該年度中に出産された方)
- ●海外在住の方
- ●長期入院中(6ヵ月以上の入院)の方等
特定健康診査とは?
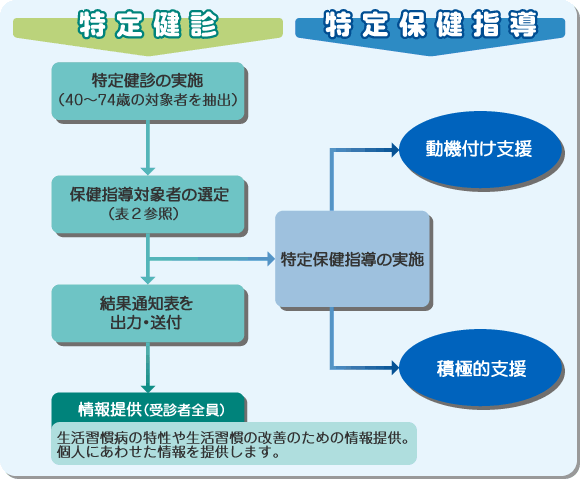
従来の健康診断は生活習慣病やがん等の早期発見・早期治療等を重視して実施してきましたが、平成20年4月からはメタボリックシンドローム(内臓脂肪症候群)該当者および予備群を減少させることを目的として実施いたします。そのため該当者と予備群の方に対しては特定保健指導(積極的支援、動機付け支援)を行います。特定健康診査は保健指導の対象者となるかどうかを判断するための健診で、健診項目は(表1)のとおりです。
特定健康診査の検査項目(表1)
| 必須項目 |
▸血中脂質検査空腹時中性脂肪、やむを得ない場合は随時中性脂肪、HDLコレステロール、LDLコレステロール、またはNon-HDLコレステロール
▸血糖検査空腹時血糖またはヘモグロビンA1c(HbA1c)、やむを得ない場合は随時血糖
▸肝機能検査AST(GOT)、ALT(GPT)、γ-GT
|
|---|---|
| 医師が必要と 認めた場合に 実施する項目 |
|
健康保険組合以外で健診を受けた場合でも上記特定健康診査項目について結果データを提供することにより、特定健康診査を受けたことになります。
特定保健指導とは?
特定保健指導は、対象者が健診結果から自らの健康状態を把握し、生活習慣改善のための行動目標を自ら設定・実施できるよう、医師、保健師等による個々人の特性やリスクに配慮した支援を行います。特定保健指導対象者の選定方法により「動機付け支援」「積極的支援」に該当した方に対し実施されます。

- ●65歳以上75歳未満の方は判断結果が「積極的支援」であっても「動機付け支援」となります。
- ●血圧を下げる薬、脂質異常症を改善する薬、血糖値を下げる薬等を服薬中の方は特定保健指導の対象にはなりません。
特定健康診査・特定保健指導の流れ
被保険者の特定健康診査については、事業所が実施する定期健康診断結果のうち特定健康診査項目分を健康保険組合が受け取ることにより、特定健康診査を受けたことになります。
支援内容
特定保健指導は、対象者自ら健康状態を把握し生活習慣改善のための行動目標を実施できるよう、保健師等が個々人の特性やリスクに配慮した支援やアドバイスを行います。
| 動機付け支援 (※動機付け支援相当) |
|
|---|---|
| 積極的支援 |
|
2024年度から始まった第4期特定保健指導ではアウトカム評価が導入されました。対象者自身が生活習慣を振り返り自ら目標設定し実践まで行うことを目的として、従来の特定保健指導の介入量(時間や支援ポイント)は問わずにアウトカム評価としての成果(腹囲2cm・体重2kg減)を達成した場合、特定保健指導は完了となります。
(※動機付け支援相当)とは
2年連続して積極的支援に該当し、1年目に積極的支援の特定保健指導を終了した者であって、一定の改善がみられた方が対象です。支援の内容は、動機付け支援と同様です。